人工股関節置換術を受けられる方へ
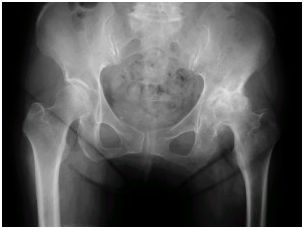
人工関節置換術を検討してもよいと考える疾患 変形性股関節症
股関節は、骨盤のくぼみ(寛骨臼)に大腿骨先端の丸い部分(骨頭)がぴったりと合わさることでスムーズに動く関節です。
関節部には軟骨が張り付いており、その軟骨の表面は滑らかな状態が理想です。
変形性股関節症とは、加齢などによって軟骨がすり減ったり(摩耗)、無くなったり(消失)することで、
骨盤と大腿骨の接合部分の骨が変形していく症状です。
症状が進むと、歩行時に痛みが出たり、足を動かす範囲が制限されたり、左右の足の長さに差が生じたりするなどして、
歩行に支障が出てきます。
大腿骨頭壊死
大腿骨頭の一部が壊死(骨が死ぬこと)して、骨の表面が陥没して痛みを生じるものです。
関節の軟骨は比較的保たれていることがありますが、死んだ骨が脆くなって陥没して、歩行時に強い痛みが生じるのが特徴です。
関節リウマチ
全身の関節が炎症をおこす疾患です。股関節の変形・破壊の原因となります。
股関節の変形に対する治療法
手術をしない保存療法と、病巣を除去する根本療法である手術療法があります。
保存療法
手術しない場合にはお薬、リハビリ、装具などを用いて痛みを抑える保存治療が行われます。
おもに、お近くの診療所での治療となります。
原因となる骨の変形はそのままにしますので、 完治することはなく、徐々に痛みは機能障害が進行します。
手術療法
自分の骨の変形を矯正する 骨切り術 で処置する方法もありますが、根本的な変形は治りませんので、適応や効果は限定的です。
関節の表面を金属で置き換える 人工関節手術 では、短期間で症状と機能を改善する事が出来ます。
人工股関節置換術について(治療の内容と注意事項) 人工股関節置換術とは
変形性関節症や関節リウマチなどで傷んだ骨の表面を削り取り、代わりに金属で覆う手術です。
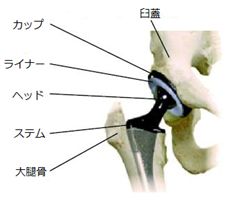
人工股関節のしくみ
人工股関節は、骨盤の臼蓋につける臼蓋部品と大腿骨につける大腿骨部品につける大腿骨部品があります。
それぞれを骨に打ち込んで固定し、これらの間にライナーと呼ばれるプラスチック部品を介在させます。

人工股関節置換術の効果(治療の効果)
痛みがなくなり、脚の長さの違いも矯正されるため、歩きやすくなり、日常生活が容易となります。
人工股関節置換術の方法
1. 股関節の横を7-10cm程度切開します。(ただし、変形の度合いで長くなったり短くなったりします)
2. 筋肉を分けて股関節に達します。
3. 骨盤の臼蓋部分に丸い穴をあけて、金属カップを打ち込みます。その内側にはライナーというプラスチックを装着します。
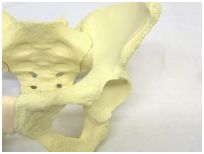
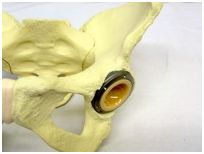
4. 大腿骨頭を切除して、大腿骨部品(ステム)を打ち込みます。ステムの先には、金属やセラミックの骨頭がついています。
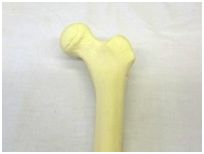
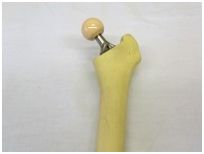
5. 体内でこれらを組み合わせます。臼蓋カップのライナーと、大腿骨ステムの骨頭が合体して関節の代わりとなります。
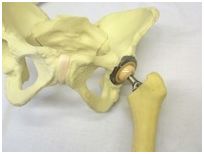
6. 傷口を縫って終了です。
■骨頭径が大きい程、脱臼のリスクが少ない(解説動画)

courtesy of CeramTec GmbH
人工股関節の合併症(手術に伴う危険性と発生率、偶発症発生時の対応) 感染
約0.3-1%程度に生じると言われています。糖尿病やリウマチなどの疾患があると生じやすくなるとされています。
一旦感染が生じると、洗浄などの再手術が必要となり、洗浄を繰り返しおこなっても治まらない場合は、
最終的に人工関節を抜去しなければならないこともあります。
静脈血栓症
手術後には下肢の血管(静脈)のなかに血の固まり(血栓)が生じやすくなります。
血栓が下肢の血管を塞いで血管炎をおこしたり、血栓が血管の中を移動して肺の血管を塞ぐ肺塞栓をおこしたりします。
肺塞栓が生じたら、直接命に関わる可能性もある、重大な合併症です。
人工関節は高リスク(血栓が発生しやすい)手術であり、さらに血栓症の既往があれば最高リスク(より血栓が発生しやすい)であると言われています。
このような方には何らかの予防処置が必要であると言われていますが、当院では以下のような何重もの予防を行っています。
1) 早期運動・・・翌日から歩行練習を行い、ベッド上で休んでいる時間を短縮します。
2) 弾性ストッキング・・・少しきつめのストッキングでふくらはぎを圧迫しておき、血栓を予防します。原則入院期間中は着用します。
3) フットポンプ・カフポンプ・・・術直後のどうしても動けないうちは、足をポンプで揉んで血液の流れを良くして血栓を予防します。
4) 血栓予防の薬・・・リクシアナという血栓予防の薬を使用します。
ただし、身体の状態によってはこれらの内容を変更することがあります。
出血
500~600ml程度の出血を生じます。症例によってこれより多いことも少ないこともあります。
場合によっては、輸血が必要となることがありますがなるだけ術前に400-800mlの「自己血輸血」を行い、対処しています。
神経血管損傷
足の神経や血管を損傷して、しびれなどの一時的・永久的な機能障害が残ることがあります。
傷口の問題
手術の傷口が一部開いたり、治りが悪かったりすることがあります。場合によっては、再度縫合処置を要することがあります。
骨折
骨を削ったり、金属を打ち込んだりするとき骨が割れることがあります。通常はワイヤーで縛ったり、金属で固定することで、
問題なく経過することがほとんどですが、時に骨が固まるまでリハビリを遅らせなければならないことがあります。
その結果入院期間が長くなることがあります。
脱臼
術後に人工関節同士が外れることがあります。この場合麻酔をかけて戻したり、場合によっては再手術が必要となることがあります。大抵は術後すぐに生じることが多いです。
脱臼しやすい姿勢(脱臼肢位)がいくつかありますので、これらの動作を極力避ける必要があります。
1) 股関節を深く曲げる(深屈曲)
2) 股関節を曲げて、脚を外側に捻る(屈曲+内旋)
3) 股関節を伸ばして、つま先を外に向ける(伸展+外旋)
4) 股関節を後ろ向きに伸ばす(過伸展)
その他手術にまつわる危険性
どんな手術においても、突発的に、心筋梗塞、脳卒中、アレルギーなど命に関わる、または重大な後遺症を残す疾患(偶発症)が生じる可能性が、ごくわずかですがあります。
病態の急変などに対して、医学的に緊急な処置が必要な場合は、速やかに適切な処置を行いますので、あらかじめご了承ください。
人工関節の耐久性 人工関節は、長く使っているとプラスチック部分が摩耗したり、骨との接合部の緩みが生じたり、金属が破損したりしてやがては入れ替えをしなければならなくなります。ある一定の期間使用すると問題が生じるというものではなく、使用期間が長くなるにつれ、入れ替えが必要となる方が多くなってきます。多くは15~20年の耐久性は期待できますが、残念ながらそれ以前に問題が生じる方もおられれば、30年近く問題なく使用している方もおられます。
人工関節の業者の立ち会い 人工関節の部品や器械の保守・管理などのために、人工関節関連業者の方が手術に立ち会うことがあります。
あらかじめご了承ください。
教育・学術研究への協力の御願い このたびの治療内容や結果、経過について、X線写真などの各種検査も含めて、学術研究、学会発表、研修医や学生の教育に使用させて頂く事があります。また、使用器械や手術方法に関しても当方で適切なものを選択・決定させて頂きます。その結果を比較・検討させて頂く事もあります。ご協力をお願い致します。
人工股関節手術の流れ 手術の流れページへ(リンク)